在更小的城市里,跟台服务可能走向一种极端。曾作为某医院住院医师的李锦,形容今年的关节手术,「有时跟台服务都没有了。」
「台上做透视,以前都是器械商来做,但是现在变成住院医师做,也有的时候是巡回护士做。实在没人的话,在极少数情况下,出错风险低且很有把握的小手术,可能偷个懒,不透视直接收工。」李锦无奈地说。
有人做手术「亏钱」,有人收入上升
围绕手术数量、价格而变化的医生收入,是集采后绕不开的话题。提到收入,吴珉表示集采后自己收入有所上升。
吴珉所在的市级医院接收的大部分是当地患者。「耗材便宜了,我们手术也多了,收入也会相对增加。」同时,集采前他的药耗比不合格会被扣钱,当本月耗材使用量超过标准量57%后,每做一台置换关节的手术,吴珉的奖金会被倒扣1000元,而做一台手术他的手术费仅有几百元。
做了手术反而是在「亏钱」,而不做手术月底奖金又没有了,后来吴珉干脆就只等着发钱,也不太计算工资了。
集采后,药耗比得到相对控制,现在吴珉几乎不会被倒扣;手术费比例也相对上升:「以前我占15%左右的手术费,现在提高到25%左右。」里里外外折算下来,他的月收入比以前能多个几千块。
像吴珉、叶晖这样工作了十年左右的医生,正是刚刚撑起手术室的中坚力量,承担着科室里相当一部分的工作。在骨科,培养医生的周期相对其他专科要更长:《基层医院骨科医生培养浅》曾提到,「需要经过多年的磨练捶打,才基本成为一名合格的骨科医生,培养周期大约需要5~7年,一般比其他专科培养所花费的时间要多得多。」
图:视觉中国
因此,对于骨科医生来说,不论收入薪资几何,获得手术机会和经验也很重要。「我们仍然需要反复实践和参与手术,但我们的主任就不一样了,」叶晖表示,「主任手术的积极性明显变低了」。
以叶晖所在医院为例,一台集采前总10万元的髋关节置换手术,手术费用约9000元,其中主任拿一半、操刀的主治占30%,剩下的小医生们一人10%。集采之后,各级别医生占比例不变,同样的手术费却降低了:髋关节置换手术费从9000元降至4000元,主任只能拿2000元。因此,叶晖的主任「就是换髋放柄的时候做一下,平时都不上台了。」
「从这一角度,对于年轻医生来说也是好事,机会被下放了。」叶晖说。因此集采后,同样的手术,即便获得的费用折半,他也在积极参与着。
而在林飞宇眼里,不论是手术数量还是收入,集采并不会对他产生什么影响。
「收入和做了多少台手术相挂钩,不论是集采前后,我们医院的床位从来没空过。」在疫情之前,想要入院做手术的患者需要排队1~2个月。林飞宇本以为疫情后患者会因出行不便而减少,但现在还是需要等待1~2个月,手术的数量几乎没有变化,他仍然忙得「脚不沾地」。

图:视觉中国
对这些能真正上台、背起手术责任的医生们来说,只要手术量没有大幅度改变,他们的收入都不会受到很大影响。而正在成长、初出茅庐的小医生眼里,集采后他们正在承担更大的收入压力。
住院医师李锦表示,医院对于科室的床位轮转、床位使用率、手术量等都有明确的考核指标,如今集采后收入减少,医生动力不足,有时候多做手术并不能增加多少收入,甚至吃力不讨好,科室完成指标很吃力。「钱会先给到主任,他一个人的权力能顶半边天,我们的收入都是他定下来的。」如今,李锦已经决定离开医院继续深造,在观望集采形式中,考虑是否转行。
从前是患者挑假体,今后是患者挑医生
面对集采,来自北京某大型三甲的林飞宇觉得,最大的变化不是手术本身的改变,而是配套设施的变化。他形容,「我们正在走出器械充足的『舒适圈』」。
「对我们来说,虽然耗材选择并没有减少,但我们也会担心假体的备货问题。」林飞宇提起集采刚落地时,自己为一位股骨颈骨折的老年女性做的髋关节置换手术:因为患者高龄,麻醉的风险也比较高,医生们会尽可能在缩短手术时间,往往要选择自己最为熟悉的器械。然而当该假体集采数额使用完成后,将不得不选用其他标内假体。
这台手术很成功,但结束后林飞宇也开始反思:「如果无法选择自己熟悉的假体器械,术中的操作需要更加谨慎,避免出现再次骨折等并发症」。
厂家集采后出于运输成本的考虑,可能无法及时配送耗材;原本的常规备货点可能已经撤销,如果临时手术没有备货,让医生面临更大的手术难度。「以往都是器械商主动来找我们,现在我们会更主动地去询问各器械商『现在有什么库存』。」林飞宇说。
林飞宇所在的科室已经位于全国前列,而对其他医院的医生来说,器械不充足的问题可能正在改变着他们的手术方式。在《医用高值耗材管控对医疗费用及医师态度的影响——基于某三级甲等医院骨科的研究》中也显示,针对福建省某医院骨科医生的调研中86.67%的医师认为,限制使用高值耗材增加了手术耗时和手术风险,以致于有可能要改变手术方式。
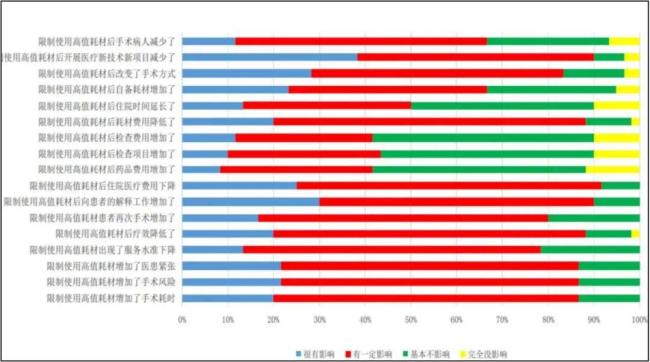
该研究中骨科医师对控费认可情况图:《医用高值耗材管控对医疗费用及医师态度的影响——基于某三级甲等医院骨科的研究》